Q 糖尿病予防の献立づくりにおススメの食材はありますか?
A 無理なく糖尿病の食事療法を続けるためにも、食材にバリエーションをつけて飽きのこない献立を工夫しましよう。
次に挙げる食材は定番食材として常備しておくと非常に便利です。
①海 藻
ローカロリーなのにうまみ成分のグルタミン酸がたっぷり。少ないエネルギーで食事に満足感を与える食物繊維、代謝を促進するミネラルやビタミンも豊富。
②きのこ
ローカロリーで食物繊維を多く含み、独特の食感やグアニル酸のうまみ、独特の香りが食事のアクセントに。1年中手に入りやすく、和洋中のさまざまな献立に使える食材の優等生。
③おから
脂質を抑えてたんぱく質を摂取するのにぴったり。ローカロリーでも栄養価が高く、たんぱく質と食物繊維が豊富。肉の代わりにおからを使った「おからハンバーグ」がおすすめ。
糖尿病食は適量を守り、さまざまな栄養素をバランス良く食べることが大切です。いくらローカロリーだからといって、特定の食材だけを極端に多く食べることは避けましょう。
予備群も含めると、国内に今や2,210万人が患っているとされる糖尿病。Vol.1「早期発見」では、糖尿病はある日突然発症する病気ではなく、発症前に「予備群」の時期が数年以上もあること、その時期にしっかりと対策を打つことで糖尿病の発症を予防できることをお伝えしました。今回は糖尿病の予防法として有効な食事療法について解説していきましょう。
糖尿病は「生活習慣病」
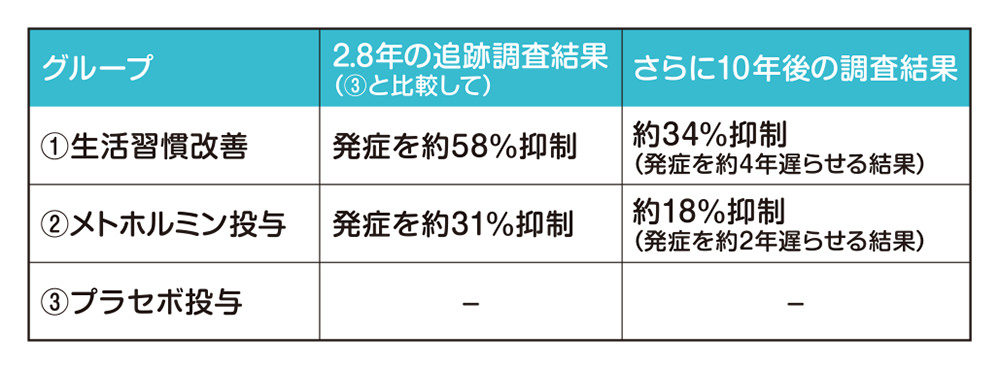
糖尿病と生活習慣の関係を示す代表的な実験に「DPP試験」があります。食事を含む生活習慣改善と経口薬(メトホルミン)の投与によって糖尿病の予防や発症の遅延が可能かどうかを調べるために実施された試験です。試験では、糖尿病予備群約3,200名を、「①生活習慣の改善を行うグループ」と「②メトホルミンを投与するグループ」、「③プラセボ(偽薬)を与えるグループ」に分け、平均で2.8年間の追跡調査を行いました。その結果、プラセボグループに比べ、生活習慣の改善によって約58% 、メトホルミン投与によって約31%も糖尿病の発症を抑制することができました。
さらにその後も計10年間研究を続けたところ、生活習慣改善グループでは糖尿病発症が約34%、メトホルミン投与グループは約18%減少したことが報告されました。この結果から、糖尿病の発症を生活習慣改善グループで約4年、メトホルミン投与グループで約2年遅らせることができたこともわかり、糖尿病は生活習慣病であることが証明されたのです。
糖尿病予防には食事療法が不可欠
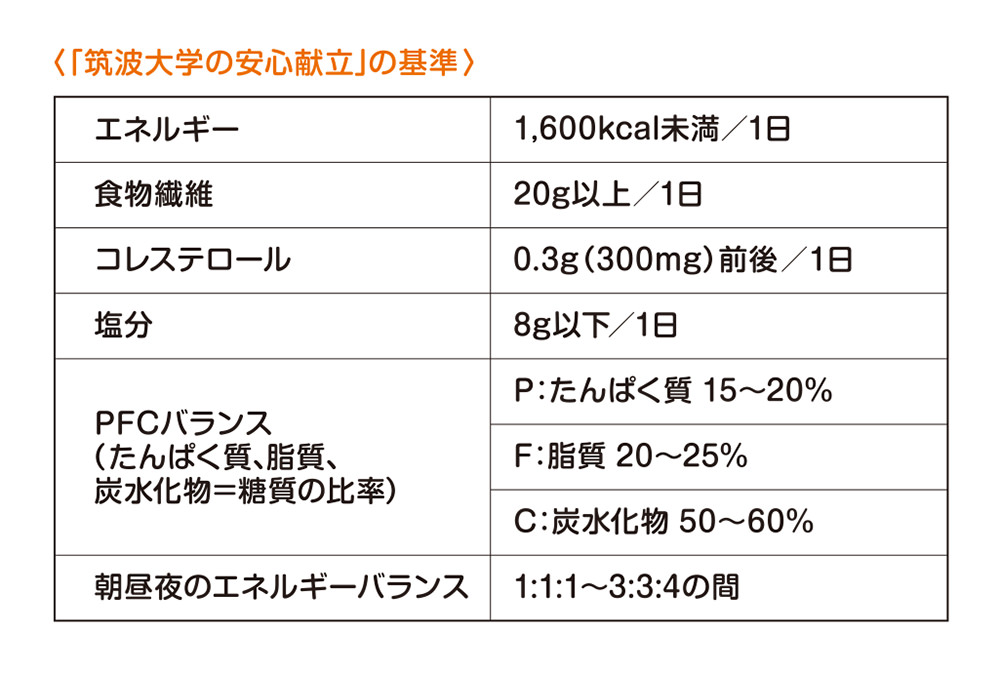
生活習慣のうち糖尿病予防のカギを握るのは、なんといっても食事療法です。前回も説明した通り、糖尿病は膵臓で作られるインスリンというホルモンの作用不足によって血液中のグルコース(ブドウ糖)の量が増えすぎてしまい、慢性的に血糖値が異常に高い状態が続く病気です。高血糖状態が長く続くと腎症や網膜症、神経障害、動脈硬化など深刻な合併症が起こる場合があり、最悪の場合は失明したり人工透析が必要になって日常生活に支障を来す恐れがあります。つまり糖尿病の予防や重症化防止には「血液中の血糖値をいかに正常に近い状態に保つか」が非常に重要であり、そのために欠かせないのが食事療法です。しかし、「制約が多すぎる」「おいしくない」との理由から糖尿病食を継続できない患者さんが多いのも現実です。そこで筑波大学附属病院内分泌代謝・糖尿病内科と栄養管理チーム(病態栄養部)では、糖尿病患者や予備群の皆さんに美味しく楽しく食事療法を続けて頂くことを目指して、レシピサイト「クックパッド」と共同で「筑波大学の安心献立」を開発、クックパッドのサイト上で公開しています。この献立は糖尿病患者を念頭に置き、次の基準を満たすように作られています。
なぜその値になっているのか、そして摂取する際のポイントを詳しくみていきましょう。
Point1適正なエネルギー量の厳守
「筑波大学の安心献立」では1日の摂取エネルギー量を1,600kcalとしており、厚生労働省(以下、厚労省)の「日本人の食事摂取基準」で定められた50歳~69歳の普通の身体活動レベルの健康な男性の推定エネルギー必要量:2,450kcalに比べてかなり低く抑えています。なぜなら、糖尿病の人はエネルギーの貯蔵能力が低下している人、すなわちエネルギーの貯蔵庫が満杯で、これ以上太れない状態の人が多いからです。そういう人が過剰にエネルギーを摂取してしまうと、すぐに高血糖状態や脂質異常症(血液中の中性脂肪が多くなる状態)が起きてしまいがちで、普通の人なら胃もたれくらいで済む「ちょっとした食べ過ぎ」が、糖尿病の人には大問題を引き起こすことになりかねません。だからこそ、糖尿病患者やその予備群の方が1日のエネルギー摂取量を厳守しなくてはいけないのです。
Point2栄養バランスを偏らせない
糖質や脂質、たんぱく質やビタミンなど体に必要な栄養素を十分に摂取するためには、いろいろな食品をバランスよく摂ることが重要です。そこでPFCバランスをたんぱく質15~20%、脂質20~25%、炭水化物50~60%に設定しています。食物繊維は食事後の血糖値の急激な上昇を抑え、少ないエネルギーでも食事に満足感を与えるなどの重要な効用がありますので、積極的に摂りたい栄養素です。厚労省の目標値(19g以上/1日)よりも少し多い20g以上/1日の摂取を目指しています。コレステロールは、摂り過ぎると血管壁に詰まって、動脈硬化を引き起こします。そこで厚労省の目標値(750mg未満/1日)より少ない、0.3g(300mg)前後/1日としています。また合併症予防には血圧のコントロールが重要であるため、塩分も、厚労省の目標値9gよりも少ない8gに抑えています。
Point3食事の時間と量を毎日一定にする
糖尿病の食事療法では、1日3回規則正しく食べることも非常に重要です。なぜなら朝食を抜くなどして1日2食にしてしまうと、1回当たりの食事量がどうしても増えてしまい、それだけ体への負荷が増し、食後の急激な血糖の上昇に繋がってしまうからです。食後の高血糖は心筋梗塞や脳梗塞などの合併症の原因となる危険因子であり、1日の間の血糖値の変動幅が大きいほど、動脈硬化のリスクが増すこともわかっています。こういったリスクを減らすために、食事の時間と量を毎日一定にして、血糖値を安定させる必要があります。
Point4「糖質制限」に要注意
最近、「糖質制限ダイエット」が流行しており、糖尿病患者の中にも実践している人が多いようです。確かに短期間の血糖値コントロールや体重管理目的であれば糖質制限食が有効な場合もあるとされていますが、長期的な効果には疑問を抱かざるをえません。というのも、食事に含まれる栄養素はその大部分が三大栄養素「たんぱく質、脂質、炭水化物=糖質」ですが、このうちどれか1つを減らすと必ず他の2つの摂取量が増えてしまうからです。糖質をカットすることによって脂質の摂取量が増えてしまうと、悪玉コレステロールが増えるなどして、合併症の可能性が高くなります。これではたとえ一時的に血糖値や体重が落ちたとしても「糖尿病がよくなった」とはいえません。それに糖質制限についてはまだわからないことが多く、とても医師が責任をもって患者の皆さんにおすすめできるようなものではないのです。よく誤解されていますが、糖尿病食には「これは食べてはダメ!」という制限はありません。大切なのは全体の量を減らしてバランスよく規則正しく食べること。体重や血糖植の数字に一喜一憂せず、長期的な視点に立って、食生活の改善に取り組んでいきましょう。

矢作 直也(やはぎ なおや)
筑波大学医学医療系 内分泌代謝・糖尿病内科准教授。検体測定室連携協議会代表者。1969年東京都生まれ。東京大学医学部卒。日本学術振興会特別研究会、東京大学大学院特任准教授を経て2011年より現職。医師として糖尿病の診療に当たりつつ、研究者としてニュートリゲノミクス研究を推進。薬局と医療機関との連携による糖尿病早期発見プロジェクト「検体測定室連携協議会(ゆびさきセルフ測定室)」を展開するなど糖尿病学会のホープとして活躍中。


Vol.2「今日からできる糖尿病予防」