Q 糖尿病は遺伝するって本当ですか?
A 体質だけでなく生活習慣の遺伝にも注目を
ある研究データでは肥満の糖尿病患者と肥満でない糖尿病患者を比較した場合、後者のほうが明らかに、親も糖尿病患者である率が高かったという結果が出ています。
つまり肥満でない患者の方が、実は体質的な糖尿病である可能性が高いと考えられるのです。ただし糖尿病には体質的な遺伝だけでなく、偏った食生活や運動不足といった生活習慣が家族内で受け継がれる、いわば「生活習慣の遺伝」も大きく関係しています。つまり、親が糖尿病であっても、子供が規則正しい生活習慣を送ることによって糖尿病を予防することは、決して不可能ではないのです。
では、データなども紹介しながら、解説していきましょう。
誰もが糖尿病になり得る時代
日本の糖尿病人口は戦後著しく増加し続けており、2010年の時点ですでに1,000万人近くに達し、この50年間で約40倍にも増加しています。さらに2012年の厚生労働省の調査では、糖尿病が強く疑われる人は約950万人、予備群と考えられる人は約1,100万人で、両者を合わせると約2,050万人もいることが明らかになりました。もはや現代の日本では糖尿病は年齢や性別にかかわらず、誰もがかかり得る病気であるといっても過言ではありません。
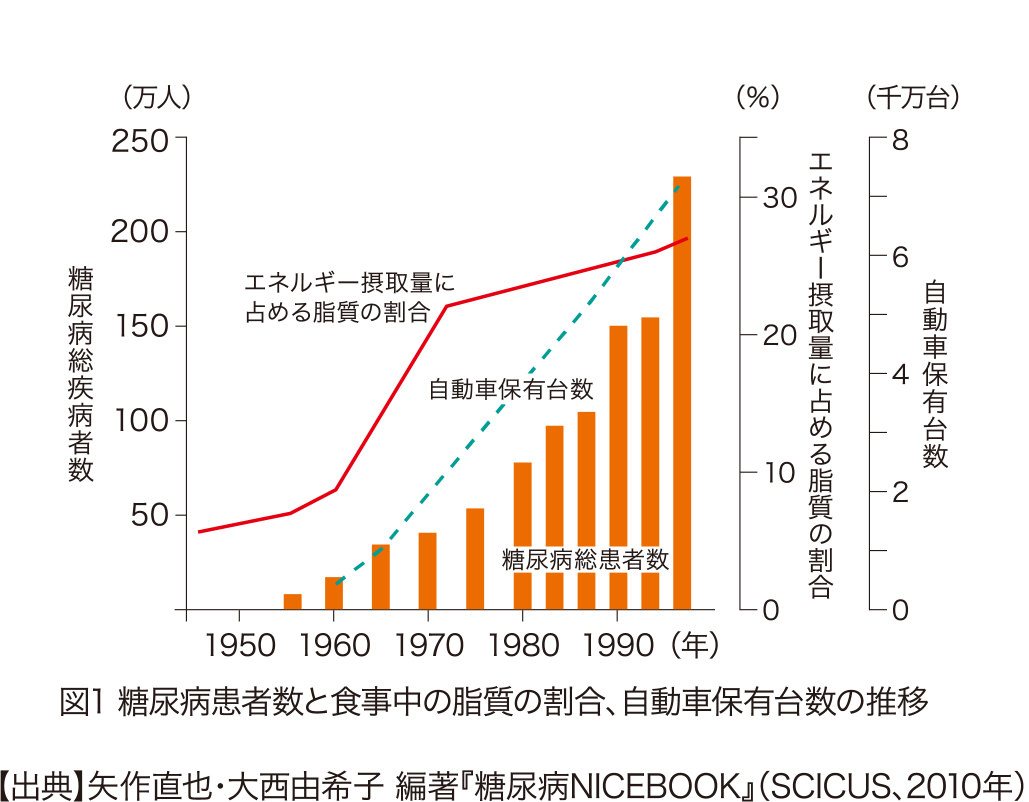
糖尿病人口増加の原因として考えられるのは、食生活の欧米化により男女ともに肥満傾向が年々高まっていることです。図1を見ると1960年代以降、エネルギーの摂取量に占める脂質の割合が急速に増加していることが良くわかります。また、自動車の保有台数はこの約50年間、糖尿病の患者数の増加と並行して増加しています。つまり交通機関の発展によって、人々の普段の生活における身体活動や運動量が減っていることも糖尿病の一因と考えられます。
放置されがちな糖尿病
糖尿病は簡単にいうと、ホルモンの一種であるインスリンの働きが低下したためにブドウ糖を上手くエネルギーとして活用できず、血糖値(血液中のブドウ糖濃度)が高い状態が続いてしまう病気です。放置しておくと内臓や神経など全身に深刻な合併症を起こし、動脈硬化や心筋梗塞、壊疽(えそ)や失明、最悪の場合は死に至ることもある恐ろしい病気ですが、自覚症状が現れにくいため発見が遅れ、気づいた時にはすでに重篤な状態に陥っているケースが珍しくありません。実際、糖尿病網膜症で失明する人は年間約3,000人、糖尿病性腎症で人工透析に至る人は年間実に1万6,000人にも上っているのです。糖尿病には大きく分けて「1型糖尿病」「2型糖尿病」「その他の特定のしくみや病気によるもの」「妊娠糖尿病」の4つに分けられますが、日本の糖尿病患者の9割以上が2型糖尿病だとされています。2型糖尿病の特徴はインスリンの分泌低下(インスリンそのものが足りなくなる状態)に加え、インスリン抵抗性(インスリンの効き目が弱くなる状態)が同時に起きることですが、なにが原因でこういった症状が起きるのかは、まだはっきりとは解明されていません。ただ、2型糖尿病では、10年くらいかけて徐々に血糖値が上昇した後、最後の1〜2年で一段と上がり、糖尿病発病に至っているケースが多いことがわかっています。つまり、2型糖尿病はある日突然発病するのではなく、その前に「予備群」といわれる時期が数年間もあるということです。しかも「予備群」時期にしっかりと対策をすることで、発病を予防できることもわかっています。
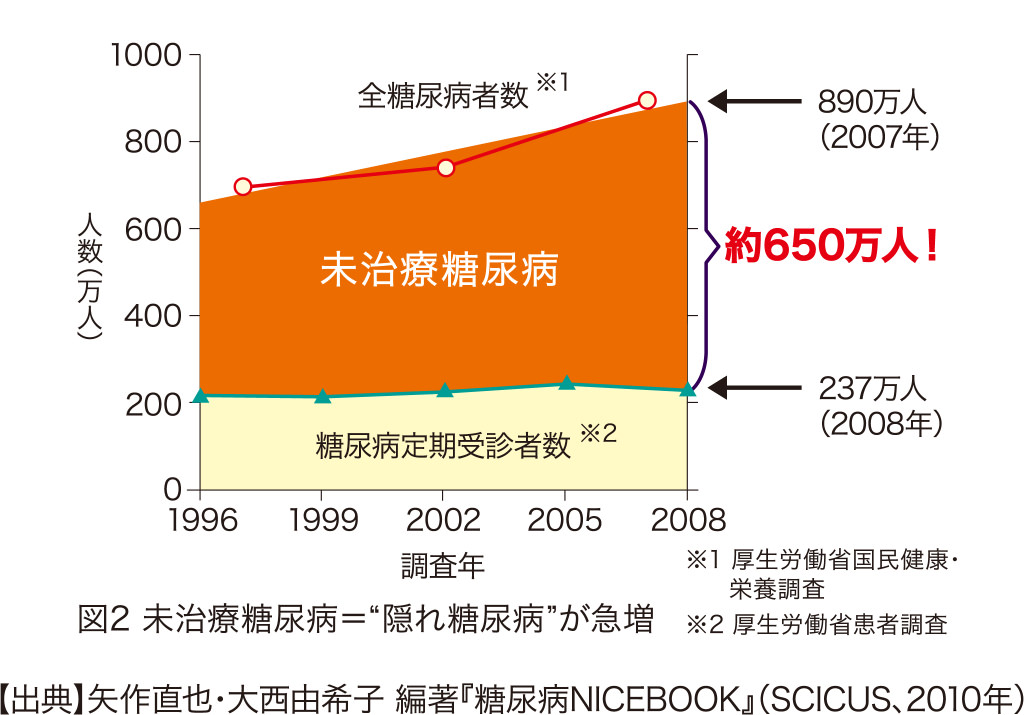
しかし図2を見るとわかるように、この10年間で200万人も糖尿病人口が増え、1,000万人を超えつつあるにもかかわらず、医療機関受診者数は230万人前後で横ばいの状態が続いています。つまり糖尿病患者のうち定期的な治療を受けているのは4分の1に過ぎず、残りの4分の3(約650万人)は、未治療で放置状態にあるということです。他の疾患と同様、糖尿病の治療には早期発見が非常に大切で、早く治療を始めれば始めるほどより良い効果を得られる可能性は高くなります。糖尿病は老若男女を問わず、誰でも発症しうる病気であることを認識し、早期発見に努めるようにしましょう。
早期発見のポイント
糖尿病の初期段階では自覚症状もなく、外見上の変化もあまりないので家族や周囲の人が気づくケースもほとんどありません。では一体どうすれば、糖尿病を早期発見できるのでしょうか?
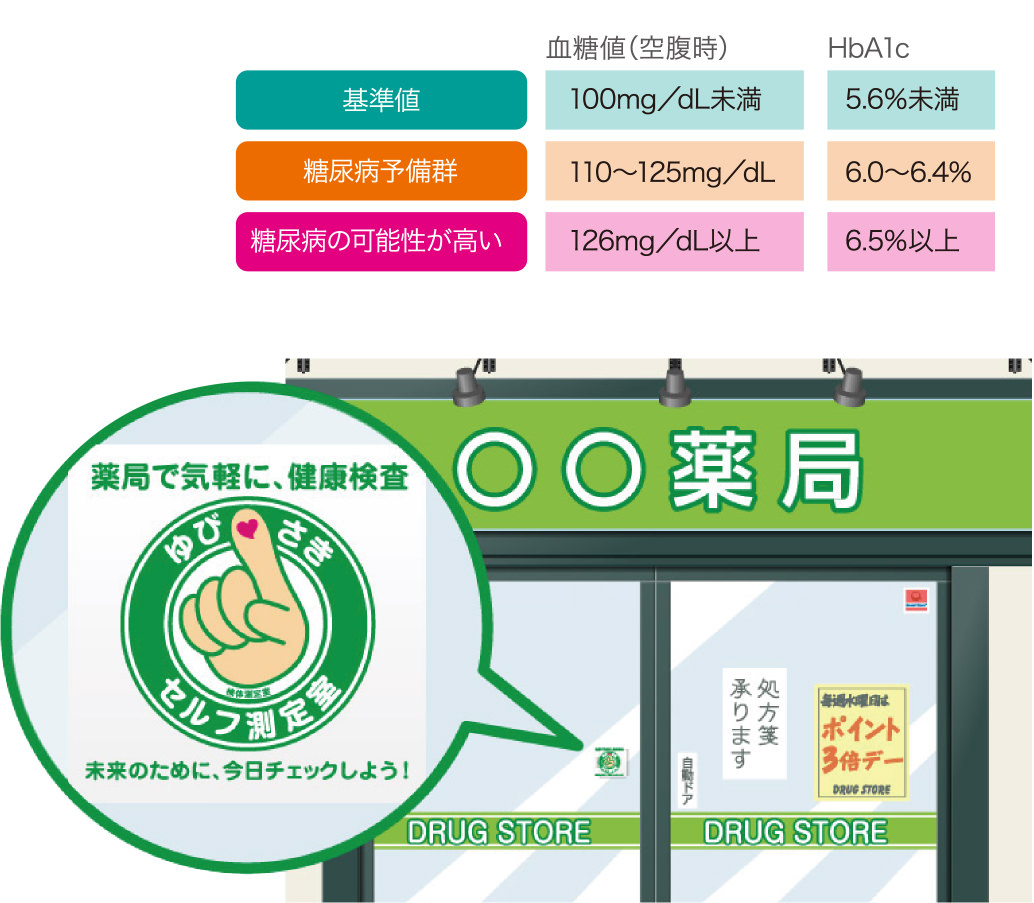
最も確実な方法は血液検査を含む定期健康診断を受けることです。中でも、血液検査でわかる「血糖値とHbA1c(ヘモグロビンエーワンシー)」の定期健診結果の数値を年代順に記録し、推移を確認する習慣をつけましょう。「問題なし」と診断され、基準値範囲内の数値だったとしても、年単位でみて上昇傾向にある場合は、「糖尿病予備群」の可能性があるので、次回健診時には特に注目し、専門医に相談するとよいでしょう。
定期健診を受ける機会がない方や、つい先延ばしにしてしまう方に、もっと気軽に血液検査を受けてもらうための新手法として、HbA1cなどの測定ができる指先採血装置が開発されました。指先採血は専用キットで自己採血できるのが特徴で、全国約1,200箇所の薬局やドラッグストア内に設置された「検体測定室(ゆびさきセルフ測定室)」を活用されてはいかがでしょうか。薬剤師などの専門家立ち合いのもと、専用のキットを使うため痛みはほとんどありません。原則的に事前予約も必要がなく、所要時間も数分~10分程度で済むので、思い立ったときにいつでも検査を受けることが可能な画期的なしくみです。
ゆびさきセルフ測定室では、血糖値やHbA1cだけでなく血中脂質関連や肝機能関連など8つの項目も調べられるので、糖尿病以外の生活習慣病の早期発見にも有効です。このような検査サービスを上手に活用し、健康維持や生活習慣の見直し、病気の早期発見や重症化予防に繋げていきましょう。
矢作 直也(やはぎ なおや)
筑波大学医学医療系 内分泌代謝・糖尿病内科准教授。検体測定室連携協議会代表者。1969年東京都生まれ。東京大学医学部卒。日本学術振興会特別研究会、東京大学大学院特任准教授を経て2011年より現職。医師として糖尿病の診療に当たりつつ、研究者としてニュートリゲノミクス研究を推進。薬局と医療機関との連携による糖尿病早期発見プロジェクト「検体測定室連携協議会(ゆびさきセルフ測定室)」を展開するなど糖尿病学会のホープとして活躍中。


Vol.1「早期発見」